Notre Centre de Vaccinations Internationales propose les vaccins obligatoires et recommandés dont vous aurez besoin pour votre voyage, ainsi que ceux du calendrier vaccinal.
Nous vous conseillons de prendre rendez-vous 2 ou 3 mois avant votre départ.
Lors de votre consultation vaccinale, les médecins vous conseilleront et vous informeront pour prévenir les risques liés à votre voyage, en fonction de votre état de santé, de vos antécédents et du type de voyage envisagé.
Sur la base des obligations et recommandations vaccinales pour votre voyage, le médecin mettra à disposition et procèdera à l’administration des vaccins que vous aurez décidé d’effectuer et vous délivrera un certificat de vaccination internationale.
Un guide complet reprenant les conseils et les équipements nécessaires à votre bagage santé (la bonne trousse à pharmacie, les premiers signes d’alerte, informations sur les moustiques, etc.) vous sera également remis.
Si votre condition ou votre état de santé ne permet pas de vous vacciner (grossesse, allergies, …), le personnel médical vous remettra un certificat de contre-indication que vous pourrez présenter aux autorités compétentes pour obtenir votre visa ou passer la frontière.
Consultations Voyageurs
Les consultations sont destinées aux voyageurs avant leur départ mais aussi à leur retour de voyage. Les médecins feront le point avec vous sur votre état de santé et sur le suivi de vos vaccins. Ils vous délivreront de précieux conseils, adaptés à votre destination et à la durée de votre séjour.
Fièvre Jaune
Le Centre de Vaccination Internationale du Pôle Santé Saint Jean est habilité par l’ A.R.S (Agence Régionale de Santé) à pratiquer le vaccin de la Fièvre Jaune (ou vaccin anti-amaril), vaccin indispensable pour un séjour dans une zone à risques (régions intertropicales d’Afrique et d’Amérique du Sud).
Quelques règles à respecter
- Prise de rendez-vous au moins deux mois à l’avance
- Consulter au moins 4 semaines avant le départ
Les documents à télécharger et pré-remplir éventuellement avant la consultation
Les documents à prévoir pour votre consultation :
- Carnet de Santé
- Carnet de vaccination
- Pièce d’identité
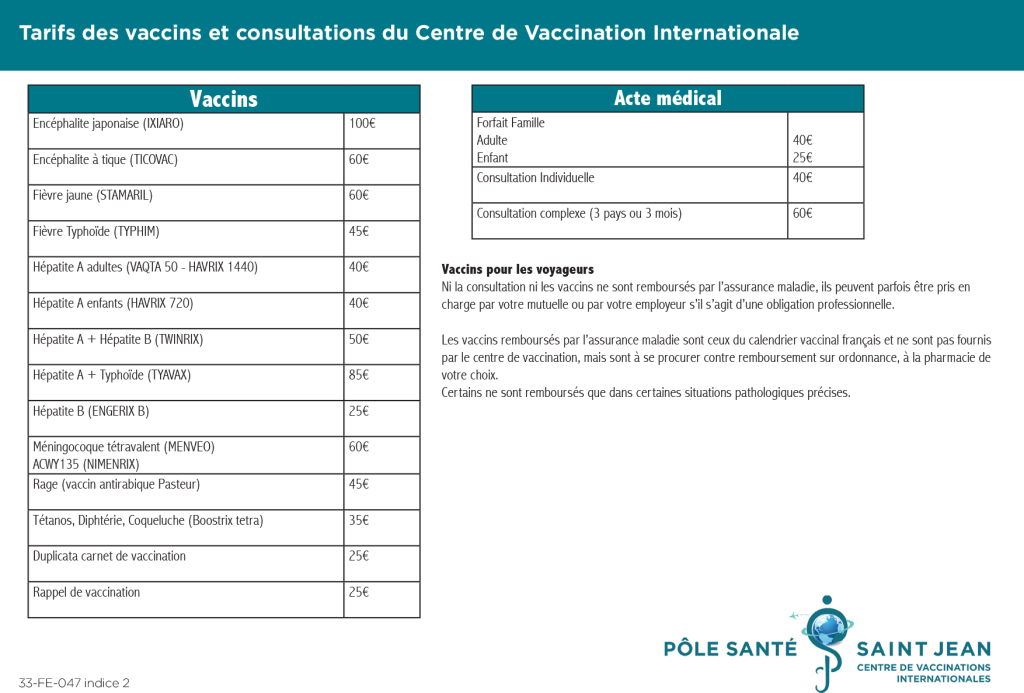
Consultez nos tarifs
Les consultations sont assurées par les Docteur Etienne, Docteur Denis, Docteur Moubarak et Docteur Naqvi.
MALADIES INFECTIEUSES LIÉES AU VOYAGE
La fièvre jaune, qu’est-ce que c’est ?
La fièvre jaune est une maladie hémorragique virale aiguë transmise par des moustiques infectés. Le terme «jaune» fait référence à la jaunisse présentée par certains patients.
Quels sont les symptômes ?
Les symptômes sont les suivants: fièvre, céphalées, ictère, myalgies, nausées, vomissements et fatigue. Dans une petite proportion des cas, les patients contractant la maladie développent des symptômes sévères et environ la moitié d’entre eux meurent dans les 7 à 10 jours. Le virus est endémique dans les régions tropicales d’Afrique, d’Amérique centrale et d’Amérique du Sud.
Les pays concernés ?
Afrique :
Pays exigeant la vaccination antiamarile des voyageurs en provenance de tous les pays : Angola, Bénin, Burkina Faso, Burundi, Cameroun, Centrafrique (Rép de), Congo, Congo (Rép Démo du), Côte d’Ivoire, Gabon, Guinée Bissau, Ghana, Libéria, Mali, Niger, Rwanda, Sierra Leone, Togo.
Fièvre jaune recommandée : Ethiopie, Gambie, Guinée (Conakry), Guinée équatoriale, Kenya, Mauritanie, Nigéria, Ouganda, Rwanda, Sénégal, Somalie, Soudan, Tanzanie, Tchad
Pays exigeant la vaccination antiamarile des voyageurs en provenance de pays où il y a un risque de transmission de la fièvre jaune : Afrique du sud, Botswana, Cap Vert, Djibouti, Egypte, Erythrée, Ethiopie, Gambie, Guinée, Guinée équatoriale, Kenya, Lesotho, Libye, Madagascar, Malawi, Maurice, Mauritanie, Mayotte, Mozambique, Namibie, Nigéria, Ouganda, Réunion, Sainte-Hélène, Sao Tome & Principe, Sénégal, Seychelles, Somalie, Soudan, Swaziland, Tanzanie, Tchad, Tunisie, Zambie, Zimbabwe
Amérique du Sud :
Pays exigeant la vaccination antiamarile des voyageurs en provenance de tous les pays : Guyane Française.
Fièvre jaune recommandée : Argentine, Bolivie, Brésil, Colombie, Equateur, Guyana, Panama, Paraguay, Pérou, Surinam, Trinidad & Tobago, Venezuela.
Pays exigeant la vaccination antiamarile des voyageurs en provenance de pays où il y a un risque de transmission de la fièvre jaune : Anguilla, Antigua-et-Barbuda, Antilles néerlandaises, Bahamas, Barbade, Belize, Bolivie, Costa Rica, Dominique, El Salvador, Equateur, Grenade, Guadeloupe, Guatemala, Guyana, Haïti, Jamaïque, Martinique, Mexique, Montserrat, Nicaragua, Panama, Honduras, Paraguay, Pérou, Saint Barthélémy, Sainte-Lucie, Saint-Kitts-Et-Nevis, Saint Martin, Saint Vincent-et-les Grenadines, Suriname, Trinité-et-Tobago, Uruguay Venezuela.
Comment se protéger ?
La prévention de la fièvre jaune est possible grâce à un vaccin extrêmement efficace, sûr et peu coûteux. Une seule dose de celui-ci confère une immunité durable et protège à vie contre la maladie, sans qu’il y ait besoin d’une dose de rappel. Le vaccin confère une immunité efficace dans les 30 jours pour 99% des sujets vaccinés.
Un bon traitement symptomatique en milieu hospitalier améliore les taux de survie. Il n’existe pour l’instant aucun médicament antiviral spécifique contre la fièvre jaune.
Le Centre de Vaccination Internationale à Cagnes-sur-Mer (département 06) vous conseille et vous vaccine contre la fièvre jaune.
Source : (OMS)
Qu’est-ce que c’est ? Comment se transmet-elle ?
La typhoïde est une infection digestive qui touche annuellement 30 millions d’individus et en tue 200 000 dans le monde. L’infection résulte de la consommation d’eau ou d’aliments contaminés.
Une transmission directe fécale-orale est parfois possible. Les crustacés ramassés dans des zones polluées par des eaux usées sont une importante source de contamination.
On peut aussi être contaminé en consommant crus des fruits et des légumes cultivés par épandage d’excrétas humains, ou du lait et des produits laitiers contaminés. Les mouches peuvent contaminer les aliments, qui contaminent ensuite l’homme. La pollution des sources d’eau peut être à l’origine d’épidémies de fièvre typhoïde lorsqu’un grand nombre de personnes utilisent la même source d’eau de boisson.
Quels sont les symptômes ?
Maladie systémique plus ou moins grave. Les signes caractéristiques des cas graves sont les suivants : fièvre à début progressif, céphalée, mauvais état général, anorexie et insomnie.
La constipation est plus courante que la diarrhée chez les adultes et les grands enfants. En l’absence de traitement, certains malades développent une fièvre soutenue, une bradycardie, une hépato-splénomégalie, des symptômes abdominaux et, parfois, une pneumonie. Jusqu’à 20 % des malades à peau blanche peuvent présenter sur le torse des taches roses, qui s’estompent sous la pression des doigts.
La troisième semaine, les cas non traités développent des complications gastro-intestinales et cérébrales, qui peuvent être mortelles dans 10 à 20 % des cas.
C’est chez les enfants de moins de 4 ans que le taux de létalité est le plus élevé. De 2 à 5 % environ des sujets atteints de fièvre typhoïde deviennent des porteurs chroniques, la bactérie persistant dans les voies biliaires après disparition des symptômes.
Les pays concernés ?
La vaccination est recommandée pour les voyageurs devant effectuer un séjour prolongé ou dans de mauvaises conditions, dans des pays où l’hygiène est précaire et la maladie endémique, particulièrement dans le sous-continent indien, dans certaines parties d’Afrique septentrionale et occidentale, en Asie du sud, dans certaines parties de l’Indonésie et au Pérou.
Ailleurs, les voyageurs ne sont d’ordinaire exposés que là où les conditions d’hygiène sont médiocres. Même les voyageurs vaccinés doivent éviter de consommer des aliments et de l’eau susceptibles d’être contaminés car le vaccin ne protège pas totalement.
Source : OMS
Qu’est-ce que le paludisme ?
Le paludisme (ou malaria) est une maladie causée par un parasite du genre Plasmodium, essentiellement transmis à l’humain par la piqûre d’un moustique, l’anophèle femelle. En France métropolitaine, les cas de paludisme sont observés de façon quasi-exclusive chez des personnes de retour de pays où la transmission du paludisme est active.
Symptômes
Chez un sujet non immunisé le paludisme débute, 8 à 30 jours après la piqûre infectante, par une fièvre qui peut s’accompagner – ou non – de maux de tête, de douleurs musculaires, d’un affaiblissement, de vomissements, de diarrhées, de toux. Des cycles typiques alternant fièvre, tremblements et transpiration intense, peuvent alors survenir.
Aucun symptôme n’étant spécifique de la maladie, devant tout patient devenant symptomatique après le retour de zone d’endémie, des tests diagnostiques spécifiques du paludisme doivent être réalisés en urgence afin d’affirmer ou d’éliminer cette hypothèse.
Dans les régions où le paludisme est hautement endémique, une partie de la population est porteuse asymptomatique. Toutefois, les personnes originaires d’une zone endémique qui quittent leur pays durant plusieurs années perdent leur immunisation naturelle et peuvent à nouveau souffrir d’une crise grave de paludisme.
Mesures de prévention pour les voyageurs et traitements
La prévention du paludisme doit être systématique. Elle doit faire l’objet avant le départ dans un pays en zone d’endémie d’une consultation, si possible en service de médecine du voyage. Elle repose sur la prévention des piqûres de moustiques (moustiquaires, vêtements longs, répulsifs anti-moustiques) et la prise, sur prescription médicale, de médicaments antipaludéens (chimioprophylaxie).
Différentes molécules anti-paludiques peuvent être utilisées en prévention lors d’un voyage en zone endémique ou en traitement. Le traitement préventif, toujours sur prescription médicale, est adapté aux zones visitées (risque, existence ou non de résistance), à la durée du voyage et bien sûr à la personne qui voyage (âge, antécédents médicaux, intolérance aux antipaludiques, possible interaction médicamenteuse, grossesse…).
Les pays concernés ?
Dans le monde, 10 des 11 pays les plus touchés par le paludisme sont situés en Afrique :
Burkina Faso, Cameroun, Ghana, Inde, Mali, Mozambique, Niger, Nigeria, Ouganda, République démocratique du Congo (RDC).
Qu’est-ce que c’est ?
La méningite à méningocoques est une forme de méningite bactérienne, une grave infection des méninges qui affecte la membrane du cerveau. Elle peut causer de graves lésions cérébrales et se révèle mortelle dans 50% des cas si elle n’est pas traitée.
La transmission bactérienne s’opère de personne à personne par des gouttelettes de sécrétions respiratoires ou pharyngées. Un contact étroit et prolongé (baiser, éternuement et toux rapprochée), ou la promiscuité avec une personne infectée (vie en dortoir, mise en commun des couverts ou des verres) favorise la propagation de la maladie. La période d’incubation est en moyenne de quatre jours mais elle peut être comprise entre 2 et 10 jours.
Quels sont les symptômes ?
Les premiers signes sont : maux de tête et fièvre élevée, photophobie, état confusionnel, vomissements. Même lorsque la maladie est diagnostiquée très tôt et qu’un traitement approprié est institué, entre 5 et 10% des malades décèdent, en général dans les 24 à 48 heures qui suivent l’apparition des symptômes. La méningite bactérienne peut entraîner des lésions cérébrales, une perte auditive ou des troubles de l’apprentissage chez 10 à 20% des survivants. Le traitement antibiotique doit être instauré sans délai.
Les pays concernés ?
La méningococcie frappe le plus lourdement une zone de l’Afrique subsaharienne connue pour être la «ceinture de la méningite», qui s’étend du Sénégal à l’ouest jusqu’à l’Ethiopie, à l’est. La vaccination contre le méningocoque est obligatoire pour le voyage à la Mecque et fortement recommandée lors de voyage dans les pays cité plus haut lors d’un contact étroit avec la population locale.
Qu’est-ce que c’est ?
La rage est une maladie infectieuse d’origine virale qui est presque toujours mortelle une fois que les symptômes cliniques sont apparus. Dans une proportion allant jusqu’à 99% des cas chez l’homme, elle est transmise par des chiens domestiques, mais le virus peut infecter les animaux domestiques et les animaux sauvages. Il est transmis à l’homme en général par la salive des animaux infectés lors d’une morsure ou du contact entre la salive et une plaie cutanée.
Quels sont les symptômes ?
La durée d’incubation de la rage est habituellement de 1 à 3 mois mais peut s’étendre de moins d’une semaine à 1 an, en fonction de facteurs tels que le site de pénétration du virus et la charge virale. Les symptômes initiaux comportent de la fièvre accompagnée de douleurs ou de fourmillements, démangeaisons ou sensations de brûlure inexpliquée (paresthésie) à l’endroit de la blessure.
Les pays concernés ?
C’est en Afrique et en Asie que le fardeau de cette maladie est le plus lourd chez l’homme et l’on y recense 95% des cas mortels, dans le monde.
Dans la Région des Amériques, ce sont désormais les chauves souris qui sont à l’origine de la plupart des décès dus à la rage humaine, la transmission par les chiens ayant été presque totalement interrompue dans cette région. La transmission par les chauves souris devient aussi une menace émergente pour la santé publique en Australie et en Europe de l’Ouest. Les décès humains à la suite d’une exposition à des renards, des ratons laveurs, des mouffettes, des chacals, des mangoustes et d’autres carnivores sauvages sont très rares et l’on ne connaît pas de cas de transmission par des morsures de rongeurs.
La vaccination thérapeutique est une urgence, une vaccination préventive est possible elle permet de limiter la diffusion du virus et d’avoir un peu plus de temps pour atteindre un centre de vaccination antirabique. Cette vaccination est proposée si vous voyagez de manière aventureuse.
Source : OMS
Qu’est- ce que c’est ?
Le choléra est une infection diarrhéique aiguë provoquée par l’ingestion d’aliments ou d’eau contaminés par le bacille Vibrio cholerae.
Quels sont les symptômes ?
Le choléra est une maladie extrêmement virulente qui peut provoquer une diarrhée aqueuse aiguë sévère. Les symptômes apparaissent entre 12 heures et 5 jours après l’ingestion d’aliments ou d’eau contaminée. Touchant les enfants comme les adultes, la maladie peut tuer en l’espace de quelques heures si aucun traitement n’est administré.
La plupart des sujets infectés par V. cholerae ne manifestent aucun symptôme, bien que le bacille soit présent dans leurs selles pendant 1 à 10 jours après l’infection et soit éliminé dans l’environnement, où il peut potentiellement infecter d’autres personnes.
Pour les personnes qui manifestent des symptômes, ceux-ci restent bénins à modérés dans la majorité des cas, tandis que chez une minorité, une diarrhée aqueuse aiguë, s’accompagnant de déshydratation sévère, se développe. En l’absence de traitement, elle peut entraîner la mort.
Les pays concernés ?
Le choléra est grandement lié à la gestion de l’environnement. Il touche donc surtout les pays pauvres où les services d’assainissement et l’approvisionnement en eau potable sont insuffisants, ainsi que les pays en guerre dont les infrastructures peuvent être détruites.
De nombreux pays en voie de développement sont touchés, notamment en Afrique et en Asie, mais aussi en Amérique centrale et australe.
Une vaccination existe mais est réservé aux travailleurs des ONG ou personnel soignant en période d’épidémie déclarée
Qu’est-ce que c’est ?
L’encéphalite à tiques est due à un virus, transmis par la morsure d’une tique lors de son repas sanguin.
Quels sont les symptômes ?
L’infection peut provoquer une maladie de type grippal, suivie, dans 30 % des cas environ, d’une forte fièvre et de signes d’atteinte du système nerveux central. L’encéphalite qui se développe pendant cette deuxième phase peut entraîner une paralysie, des séquelles permanentes ou la mort. Il existe une vaccination pour les forestiers, ou les voyageurs fortement exposés.
Qu’est- ce que c’est ?
L’hépatite A est une infection hépatique provoquée par le virus de l’hépatite A (VHA). Le virus se propage essentiellement lorsqu’une personne non infectée (ou non vaccinée) ingère de l’eau ou des aliments contaminés par les matières fécales d’un sujet infecté. La maladie est étroitement associée au manque d’eau potable, à une nourriture impropre à la consommation, à l’insuffisance de l’assainissement et à une mauvaise hygiène personnelle.
Quels sont les symptômes ?
La période d’incubation de l’hépatite A est généralement de 14 à 28 jours.
Les symptômes de l’hépatite A peuvent être bénins ou graves: on peut observer une fièvre, un mauvais état général, une perte d’appétit, des diarrhées, des nausées, une gêne abdominale, des urines foncées et un ictère (coloration jaune de la peau et du blanc des yeux). Les personnes infectées ne présentent pas toutes l’ensemble de ces symptômes.
Les pays concernés ?
L’hépatite A touche surtout l’Asie/Océanie, l’Afrique, L’Amérique Latine et les Caraïbes. L’Europe de l’Est et le Proche et Moyen Orient.
Qu’est-ce que c’est ?
L’hépatite B est une infection hépatique potentiellement mortelle causée par le virus de l’hépatite B (VHB). L’hépatite B se transmet essentiellement par le sang et les produits sanguins contaminés (transfusions, aiguilles contaminées, plaies ouvertes) ou par les rapports sexuels. La transmission périnatale de la mère à l’enfant est également une importante voie de contamination. Pour le reste, le virus peut aussi se transmettre par le biais de petites blessures, de griffures ou de morsures.
Quels sont les symptômes ?
Dans la plupart des cas, aucun symptôme ne se manifeste pendant la phase aiguë de l’infection. Cependant, certaines personnes présentent une maladie aiguë avec des symptômes qui durent plusieurs semaines, dont un jaunissement de la peau et des yeux (ictère), une coloration sombre des urines, une fatigue extrême, des nausées, des vomissements et des douleurs abdominales.
Les pays concernés ?
Le virus de l’hépatite B peut se contracter en France, mais le risque est beaucoup plus élevé dans certaines parties du monde :
- Afrique
- Asie
- Amérique du Sud
Vaccination efficace nécessitant 3 injections.
Source : OMS
Qu’est-ce que c’est ?
Le virus de l’encéphalite japonaise est la cause la plus importante d’encéphalite virale en Asie. Il s’agit d’un flavivirus transmis par les moustiques et appartenant au même genre que les virus de la dengue, de la fièvre jaune et du Nil occidental.
Quels sont les symptômes ?
La plupart des infections par le virus de l’encéphalite japonaise sont bénignes (avec de la fièvre et des céphalées) ou sans symptômes apparents mais, dans environ 1 cas sur 250, elles entraînent une maladie grave. Celle-ci se manifeste par l’apparition brutale d’une forte fièvre, des céphalées, une raideur de la nuque, une désorientation, le coma, des convulsions, une paralysie spastique et la mort, le taux de létalité pouvant atteindre 30% des cas symptomatiques.
Parmi ceux qui survivent, de 20 à 30% gardent des problèmes intellectuels, comportementaux ou neurologiques permanents, comme une paralysie, des convulsions récurrentes ou l’incapacité de parler.
Les pays concernés ?
24 pays des Régions OMS de l’Asie du Sud-est et du Pacifique occidental, comptant plus de 3 milliards d’habitants.
Protection par vaccination : Proposée au voyageur séjournant plus de 3 semaines en zone rurale.
VOS QUESTIONS
Avant tout départ à l’étranger, vous devez vous renseigner et vous rendre chez votre médecin afin d’effectuer un bilan de santé. Lors de ce bilan, votre médecin s’assurera de votre état de santé et vérifiera que vos vaccins obligatoires en France sont à jour. En fonction de votre destination de voyage, d’autres vaccins et traitements préventifs pourront être nécessaires.
Pourquoi est-il important que vous vous fassiez vacciner ?
La vaccination vous permet d’éviter certaines maladies graves liées au voyage et de protéger les populations locales et françaises de risques épidémiques comme la fièvre jaune, la fièvre typhoïde, les hépatites A et B, méningites. Le médecin adaptera votre programme de vaccination aux risques de la région visitée, à votre mode de vie sur place, votre âge et éventuellement vos maladies chroniques. La vaccination contre la fièvre jaune, doit être effectuée dans un centre agréé, sera indiquée sur un certificat international de vaccination qui vous sera demandé à l’entrée des pays où elle est obligatoire. Plusieurs vaccins procurent une protection durable et peuvent être administrés bien à l’avance d’un voyage planifié
La vaccination peut s’échelonner sur une période plus ou moins longue, il est donc important de prendre rendez-vous dès que la décision de partir est prise.
Nous vous conseillons de prendre rendez-vous entre 1 à 2 mois avant votre départ en cas de vaccin à effectuer.
De quels vaccins avez-vous besoin ?
Cela dépend de votre destination. Dans un premier temps, votre médecin vérifiera que vos vaccins de base sont à jour.
Vaccins de base
Diphtérie, Rougeole, Oreillons, Coqueluche, Polio, Rubéole, Tétanos
En fonction de votre destination, il effectuera un diagnostic personnalisé et vous prodiguera les vaccins nécessaires. Il vous donnera aussi de précieux conseils concernant votre destination.
Vaccins de voyage
Hépatite A, Hépatite B, Grippe (influenza), Encéphalite japonaise, Choléra, Méningite à méningocoque, Rage, Encéphalite à tiques, Fièvre typhoïde, Fièvre jaune
Focus Fièvre jaune
La vaccination contre la fièvre jaune est indispensable pour un séjour dans une zone à riques (régions intertropicales d’Afrique et d’Amérique du Sud même en l’absence d’obligation administrative. Le vaccin de la fièvre jaune (ou vaccin amaril) est disponible uniquement dans les Centres de vaccination désignés par les Agences régionales de santé.
Cas particuliers
Enfants
La vaccination est recommandée à partir de l’âge de 9 mois pour les enfants se rendant dans une zone à risque. Exceptionnellement, elle peut être effectuée dès l’âge de 6 mois si le nourrisson doit séjourner en milieu rural ou en forêt ou si une épidémie sévit dans la région visitée.
Femmes enceintes
Comme il s’agit d’un vaccin vivant, la vaccination contre la fièvre jaune est en principe déconseillée chez une femme enceinte. Cependant, en raison de la gravité de la maladie, elle peut être réalisée quel que soit le stade de la grossesse, si le voyage dans une zone à riques ne peut être différé.
Femmes allaitantes
En raison du passage dans le lait maternel du virus vaccinal, il paraît souhaitable d’attendre que le nourrisson ait atteint l’âge de 6 mois pour vacciner une mère qui allaite. Si la vaccination est impérative, notamment en cas de voyage ne pouvant être différé dans une zone à haut risque, l’allaitement doit être suspendu et peut être repris deux semaines après la vaccination.
Donneurs de sang
Le don de sang doit être suspendu quatre semaines après l’administration du vaccin.
Personnes immunodéprimés
Le vaccin est en principe contre-indiqué en cas de déficit immunitaire. Il peut toutefois être administré dans certaines circonstances
Idéalement 6 à 8 semaines avant votre voyage.
Toutefois, des rendez-vous plus proches de votre date de départ sont envisageables, n’hésitez pas à nous appeler et nous vous conseillerons.
La trousse à pharmacie est indispensable pour voyager en bonne santé l’esprit léger !
Voici ci-dessous les différents éléments à ne pas oublier :
Compresses stériles, coton.
Pansements multi tailles, bas de contention (à porter en avion).
Désinfectants spray : (chlorhexidine ou hexomédine ou Biseptine) Pensez à nettoyer votre plaie avec de l’eau minérale et un peu de savon avant d’appliquer le désinfectant.
Crèmes et pommades : Biafine (en cas de brûlures ou de coups de soleil, renouveler 2-4 fois par jour)
Crème solaire anti-UVA et UVB.
Diprosone crème (1 application 2 fois par jour en cas de piqûres d’insectes.) Sur prescription médicale Crème à base d’Arnica en cas de bosse ou de bleu.
Répulsif contre les moustiques et pommade contre les démangeaisons en cas de piqûre.
Collyre pour les conjonctivites : Vitabact unidoses (sur prescription médicale) : 1 goutte 2 à 6 fois par jour en cas d’irritation de l’œil
Médicaments contre la douleur et la fièvre : Paracétamol ou ibuprofène contre les douleurs et la fièvre. Spasfon en cas de douleurs abdominales. (2 comprimés à prendre au moment de la crise à renouveler 1 à 2 fois par jour si douleurs)
Médicaments contre la diarrhée : Type Racécadotril, 175 mg ou Lopéramide (1 comprimé d’emblée, puis un comprimé matin et soir pendant 7 jours maximum.) ou Diosmectite : 1 sachet 3 fois par jour, en cas de diarrhée pendant 5 à 7 jours.
Médicaments contre les allergies : prenez votre traitement habituel avec vous.
Ciseaux et une pince à épiler, en cas d’écharde.
Une Solution Hydro Alcoolique (désinfectant à base d’alcool) pour vous laver les mains
N’oubliez pas votre contraception.
Focus enfant
Le carnet de santé, les ordonnances des traitements en cours, un thermomètre et une boite de lait de régime adapté à l’âge de l’enfant en cas de diarrhée.
Focus Femme enceinte
Votre dossier médical. N’oubliez surtout pas la crème solaire INDICE 50 (pour éviter un masque de grossesse), de l’huile d’amande douce (contre les vergetures). Une consultation s’impose chez votre médecin afin qu’il vous informe de la liste des médicaments que vous ne pourrez pas prendre.
Les moustiques :
Les piqures de moustiques sont très désagréables mais elles peuvent aussi s’avérer dangereuses, car le moustique peut être porteur de nombreuses maladies. Il est donc INDISPENSABLE de se protéger efficacement contre les piqûres en cas de voyage sous les tropiques.
A noter : la protection doit avoir lieu le jour comme la nuit.
Les moustiques transmetteurs de la DENGUE ou du CHIKUNGUNYA piquent durant la journée.
Les principales régions actuellement touchés par la DENGUE sont : Les Caraïbes, l’Amérique du Sud et Centrale, l’Afrique intertropicale et l’Asie du Sud-est.
Les principaux pays actuellement touchés par le CHIKUNGUNYA sont : Les iles et les pays de l’Océan Indien : L’Inde, l’Afrique de l’Est, la Réunion (rare), l’Asie du Sud-est et les Philippines
Les moustiques transmetteurs du PALUDISME piquent le soir ou la nuit.
Les principaux pays touchés par le PALUDISME : Les Comores, certaines régions d’Afrique, d’Asie du Sud-est, d’Inde, du Sri Lanka, d’Indonésie, du Brésil, Haïti, Jamaïque, Amérique centrale, Madagascar et Ile Maurice.
Autres insectes piqueurs
Les tiques qui peuvent transmettre la maladie de Lyme et des fièvres récurrentes;
La mouche Tsé-tsé qui transmet la maladie du sommeil (Afrique)
Les punaises qui transmettent la maladie de Chagas. (Amérique latine)
Les puces, poux ou morpions qui transmettent rickettsie, bartonnelle ou encore la peste
Comment bien se protéger ?
Utiliser des répulsifs cutanés : Appliquez sur une peau propre, saine et découverte. Attention à ne pas pulvériser directement sur le visage, (le produit pouvant irriter les yeux) mais d’abord sur vos mains pour ensuite l’appliquer sur votre visage, en respectant le contour des yeux.
Attention, ne pas appliquer :
– Sur la peau abîmée, les yeux, la bouche (laver à l’eau en cas de contact accidentel) – Sur les enfants âgés de moins de 6 mois.
– Plus d’une fois par jour avant l’âge de la marche
– Plus de 2 fois par jour de l’âge de la marche à 12 ans
– Plus de 3 fois par jour après 12 ans
Utilisez des moustiquaires imprégnées de perméthrine (qui est un insecticide chimique) aussi bien à l’intérieur qu’à l’extérieur ; Elles s’achètent dans un magasin d’équipements de voyage ou de sports de plein air, en pharmacie ou sont à commander sur internet.
Portez des vêtements amples, couvrants et imprégnés. Mettre des vêtements avec des manches longues et un pantalon. Les moustiques pouvant piquer à travers le tissu, nous vous conseillons d’imprégner vos vêtements de perméthrine qui est un insecticide chimique (exemple : Repel insect vêtement ou trempage, Insect-écran tissu)
L’air climatisé et l’utilisation d’un diffuseur électrique ou fumigène d’insecticide réduisent le nombre de moustiques dans la pièce mais ne dispensent pas de la moustiquaire imprégnée.
Il est déconseillé de placer un nourrisson à proximité d’un diffuseur d’insecticide.
Nous vous déconseillons d’utiliser les bracelets anti-insectes, les huiles essentielles, les appareils sonores, la vitamine B1 ou encore l’homéopathie qui sont peu efficaces. Ne laissez pas sécher votre linge en plein air (concerne certains pays d’Afrique).
Tout savoir sur le virus Zika
Le Virus Zika est de la même famille que la Dengue et le Chikungunya mais en réalité sans gravité dans la grande majorité des cas.
Il est aujourd’hui un problème de santé publique majeure au niveau mondiale en raison du risque d’embryo-foetopathie c’est-à-dire d’atteinte du système nerveux de l’enfant à naître. Il est donc un risque majeur pour les femmes enceintes.
Voici nos recommandations :
– Si vous êtes enceinte, ne voyagez pas dans les pays touchés par l’épidémie.
– Si le voyage ne peut pas être repoussé : adoptez une protection anti-moustique renforcée, protégez-vous lors de vos rapports sexuels (risque de transmission sexuelle non complétement élucidé) et consultez à votre retour de voyage (médecin traitant, et gynécologue) pour évaluer les risques.
– Si vous êtes en âge de procréer et que vous souhaitez voyager en zone d’épidémie, prévoyez une contraception efficace.
Pour les autres : une protection contre les piqûres de moustiques tigres dans les 15 jours qui suivent le retour d’une zone d’épidémie de virus Zika. N’hésitez pas à consulter au moindre doute !
Dans notre région le moustique tigre (Aedes albopictus) est bien implanté, il est le vecteur potentiel du virus Zika comme celui de la Dengue et du Chikungunya. Pour cette raison la surveillance des voyageurs au retour d’une zone d’épidémie est nécessaire. Ceux-ci devront se protéger des piqûres de moustiques dans les 12 jours qui suivent leur retour pour éviter l’implantation du virus dans notre région.
D’autres questions ? Contactez-nous :
Dr C Etienne : c.etienne@polesantesaintjean.fr
Dr E Denis : e.denis@polesantesaintjean.fr
Dr C Moubarak : c.moubarak@polesantesaintjean.fr
Dr A Naqvi : a.naqvi@polesantesaintjean.fr